О.В. Лук’янчук, А.І. Рибін
1 Одеський національний медичний університет
2 Одеський обласний онкологічний диспансер
У статті висвітлені дані щодо розробленої авторами тактики ведення онкогінекологічних пацієнток після органозберігальних оперативних втручань, яка може бути рекомендована для використання у клінічній практиці.
Ключові слова: новоутворення, рак шийки матки, гінекологічні операції, Повидин, Далмаксін.
Незважаючи на існування чіткої концепції щодо фонових, передракових процесів і раку шийки матки (РШМ), а також досить надійного тестового контролю (цитологічний, кольпоскопічний) стану епітелію шийки матки, РШМ до те; перішнього часу залишається однією з актуальних проблем онкогінекології [1, 2, 4, 5, 7].
Сьогодні у всьому світі РШМ все ще залишається однією з найбільш поширених форм злоякісних новоутворень, посідаючи сьоме місце серед усіх злоякісних пухлин і третє місце серед раків у жінок (після раку грудної залози і раку товстої кишки) [8, 9, 14]. Соціально-економічна ситуація в Україні, яка змінилася, зумовила нові тенденції в структурі захворюваності на РШМ. На сьогодні чітко простежується збільшення захворюваності у молодих жінок до 40 років. Особливо помітно підвищення показника захворюваності на РШМ у жінок до 29 років – щорічний приріст становить 2,1%.
Подібна тенденція до збільшення захворюваності у жінок у репродуктивний період відзначається і в інших країнах. За даними Американського онкологічного товариства, у США на 2014 г. 47% хворих на РШМ – це жінки до 35 років. Неухильне зростання занедбаності РШМ, а також збільшення захворюваності серед жінок молодого віку, диктують необхідність розроблення нових та вдосконалення вже існуючих методів хірургічного, комбінованого та комплексного лікування хворих на РШМ. Питання лікування РШМ залежно від стадії захворювання сьогодні не викликає суттєвих розбіжностей серед дослідників і клініцистів. Разом з тим, у зв’язку з більш молодим віком хворих на РШМ, у порівнянні з іншими локалізаціями гінекологічного раку, гостро стоїть питання про органозберігальне лікування. До органозберігальних операцій при РШМ відносять: конусоподібну електроексцизію, ножову конізацію і ампутацію шийки матки, лазерну та ультразвукову конусоподібну ексцизію, радіохірургічний метод («сургітрон»).
Однак органозберігальне лікування повинно бути радикальним і виконуватися тільки за певних умов: мінімальної інвазії пухлини в строму (до 2–3 мм), відсутності інвазії в судини і пухлини по краю резекції; наявності плоскоклітинного раку (високо або помірно диференційований); вік до 40 років; наявності в клініці досвідченого морфолога, можливості динамічного спостереження. Виконання таких операцій можливо тільки у спеціалізованих стаціонарах з проведенням якісної та патогенетично обґрунтованої післяопераційної терапії [10, 12]. Профілактика інфекційних ускладнень, пов’язаних з проведенням гінекологічних та онкогінекологічних операцій, залишається одним з найскладніших питань у сучасній онкогінекології. Так, частота післяопераційних запальних ускладнень після медичного аборту, «малих» гінекологічних операцій має тенденцію до зниження і складає від 7% до 25%. Хронічний запальний процес в органах малого таза діагностується у 18% випадків через 2 міс після аборту, а через 2 роки – у 12,5% випадків [13, 15].
Також зберігається високий ступінь тяжкості ранової інфекції після порожнинних хірургічних втручань, а також після гінекологічних та акушерських операцій. Етіологічний спектр збудників інфекційних ускладнень абортів і «малих» гінекологічних операцій відповідає спектру збудників запальних захворювань органів малого таза. Характерною є полімікробна етіологія, де переважають аеробноанаеробні асоціації мікроорганізмів, які є частиною вагінальної флори. Те ж саме стосується і «малих» операцій, таких, як діатермоелектроконізація шийки матки, процес загоєння яких покращиться, якщо профілактичне введення антимікробних, місцевих антисептичних та репаративних засобів почнеться якомога раніше. До таких препаратів належать свічки Повидин (повідон;йод 300 мг, «Лекхім», Україна) і Далмаксін (тіотриазолін 200 мг, «Лекхім», Україна). Біологічно активна речовина повідон;йод являє собою вільний комплекс елементарного йоду з нейтральною, амфіпатичною органічною сполукою – полівінілпіролідоном, який служить резервуаром з уповільненим вивільненням йоду.
Повідон, йод – антисептик широкого спектра дії, що має бактерицидні, спороцидні і антивірусні властивості (тобто спектр дії поширюється на грампозитивні і грамнегативні бактерії, гриби, віруси, найпростіші і навіть пріони). Пріони – особливий клас інфекційних агентів, представлених білками з аномальною третинною структурою, і вони не містять нуклеїнових кислот. Пріони не є живими організмами, але вони можуть розмножуватися, використовуючи функції живих клітин (у цьому відношенні пріони схожі з вірусами). Пріон – це білок з аномальною тривимірною (третинною) структурою, здатний каталізувати конформаційне перетворення гомологічного йому нормального клітинного білка в собі подібний (пріон). Повідон, йод (Повидин, супозиторії) є антисептичним і дезінфекційним препаратом, антимікробна дія якого зумовлена бактерицидністю. Бактерицидна дія йоду пояснюється його сильними окисними властивостями. Йод пошкоджує клітинні стінки патогенних мікроорганізмів за рахунок окиснення амінокислот бактеріальних білків, що містять SH; і OH;групи. В основному це бактеріальні ферменти і трансмембранні білки, що не мають мембранного захисту. Під час окиснення змінюється їхня четвертинна структура, і вони втрачають каталітичну і ензимну активність. Інтрацелюлярно йод блокує систему транспорту електронів у цитоплазматичній мембрані бактерій. Ефект розвивається швидко, зазвичай протягом 15–60 с.
Фармакологічний ефект препарату Далмаксін зумовлений антиішемічною, мембраностабілізувальною, антиоксидантною та репаративною дією. При вагінальному введенні діюча речовина препарату – тіотриазолін – діє місцево, а при ректальному – системно, справляючи протизапальну дію, прискорює загоєння ран і виразок слизових оболонок сечостатевої системи, перешкоджає формуванню спайкового процесу.
Мета дослідження: вивчення клінічної ефективності використання місцевої антисептичної, протизапальної та репаративної терапії у післяопераційний період у поєднанні з традиційним лікуванням початкових форм РШМ.
МАТЕРІАЛИ ТА МЕТОДИ
Нами було обстежено 50 пацієнток у репродуктивний період з морфологічно верифікованим початковим РШМ St 0 (CIN III), які були рандомізовано розподілені на дві групи. У І (основну) групу були включені 25 пацієнток, яким до операції була проведена місцева антисептична терапія препаратом Повидин («Лекхім», Україна) і після оперативного втручання (широка діатермоконізація шийки матки – ДТЕК) – була проведена місцева протизапальна, репаративна та антиоксидантна терапія препаратом Далмаксін («Лекхім», Україна) на тлі традиційної імуномодулювальної та противірусної терапії; ІІ (контрольну) групу склали 25 хворих, яким було виконано традиційне лікування (ДТЕК) із застосуванням в післяопераційний період традиційної імуномодулювальної та противірусної терапії без застосування місцевого антисептичного лікування до операції.
Середній вік пацієнток склав 31,4±3,5 року і достовірно не відрізнявся між групами. Усім пацієнткам було проведено кольпоскопічне, цитологічне, гістологічне з морфометрією дослідження. Крім того, всі хворі були обстежені за допомогою методу ПЛР з метою виявлення вірусу папіломи людини (ВПЛ), а також інфекційних захворювань, що передаються статевим шляхом (ЗПСШ). Антисептична і протизапальна терапія була проведена препаратом Повидин, який випускається у вигляді вагінальних свічок і чинить антисептичну (бактерицидну, фунгіцидну, віруліцидну) дію, включаючи мікрофлору з полірезистентністю до хіміотерапевтичних препаратів, а також має протизапальну дію, зумовлену гіперосмолярними властивостями гідрофільної основи. Концентрація повідон;йоду у препараті Повидин складає 300 мг, на відміну від інших препаратів повідон;йоду, які мають меншу його концентрацію.
Препарат призначали пацієнткам основної групи по 1 свічці інтравагінально протягом 10 днів безпосередньо до дня оперативного втручання. Потім призначали препарат Далмаксін, що випускається у вигляді вагінальних та ректальних супозиторіїв і має місцеву протизапальну дію, поліпшує
процеси загоєння і регенерації слизових оболонок, – по 1 свічці в пряму кишку на ніч протягом 10 днів, починаючи з першої післяопераційної доби. В обох групах вивчали частоту рецидивів захворювання протягом 24 міс безперервного моніторингу. Критерієм ефективності проведеного лікування слугували кольпоскопічна картина і частота рецидивів захворювання, яка зумовлена цитологічно та гістологічно.
Статистичний аналіз проводили за допомогою програмного продукту компанії Stat Soft Statistica 12.5. Обчислення результатів проводили на ЕОМ Pentium;Intel Core VI.
РЕЗУЛЬТАТИ ДОСЛІДЖЕННЯ ТА ЇХ ОБГОВОРЕННЯ
Порівняльний аналіз результатів за допомогою ПЛР-дослідження мазків з піхви в обох групах засвідчив наступне: ДНК ВПЛ було виявлено у 23 (92,0%) пацієнток І групи до початку лікування, у ІІ групі аналогічний показник склав 96,0% (24 жінки) і достовірно не відрізнявся від такого в основній групі.
Слід зазначити, що різні поєднання інфекцій, що передаються статевим шляхом, були виявлені у 25 (100,0%) жінок першої групи і 23 (92,0%) пацієнток групи контролю (мал. 1).
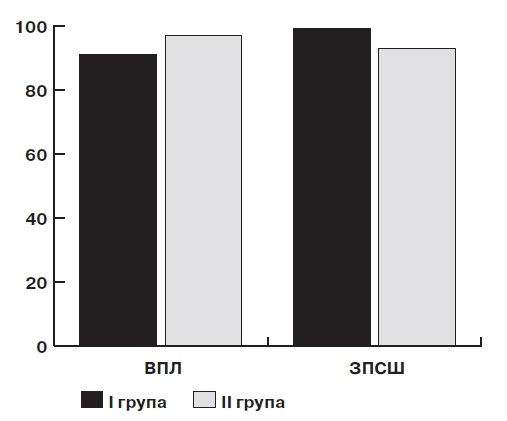
Мал. 1. Порівняльний аналіз результатів ПЛР<дослідження мазків з піхви пацієнток досліджуваних груп до початку лікування
Аналіз серотипів ВПЛ у досліджуваних групах засвідчив, що 16-й і 18-й серотипи, а також їхнє поєднання, виявляли у 82,6% (19 пацієнток) випадків в основній групі і в
79,2% (19 пацієнток) випадків у групі контролю. У той самий час, у решти пацієнток були виявлені інші асоціації серотипів ВПЛ.
Отримані нами дані узгоджуються з результатами дослідження останніх років, які чітко засвідчили, що при плоскоклітинному РШМ найчастіше (більш ніж у 50% спостережень) виявляли ВПЛ 16-го типу, тоді як ВПЛ 18-го типу частіше асоціювався з аденокарциномою і низькодиференційованим РШМ. У 95% спостережень ВПЛ локалізується в зоні перехідного епітелію, де і виникає близько
90% дисплазій, які належать до передраку шийки матки. Саме передракові захворювання, при яких визначаються ВПЛ 16-го і 18-го типів, мають найбільший ризик переходу в інвазивний РШМ.
На тлі проведеного лікування позитивна динаміка в кольпоскопічній картині відзначалася у 13 (52,0%) пацієнток основної групи, які отримували комплекс розробленої нами післяопераційної терапії на тлі імуномодулювального і противірусного лікування.
Порівняльний аналіз результатів проведеного лікування засвідчив, що протягом року динамічного моніторингу в групі пацієнток, яким була виконана діатермоконізація шийки матки в поєднанні з імуномодулювальною терапією, на тлі розробленої нами тактики місцевої антисептичної і протизапальної терапії, рецидивів захворювання зареєстровано не було.
У той самий час, в контрольній групі рецидив захворювання протягом року був виявлений у 6 (24,0%) хворих (мал. 2).
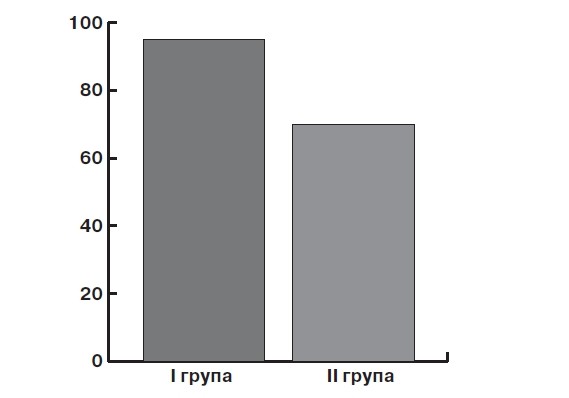
Мал. 2. Ефективність проведеного лікування пацієнток досліджуваних груп
В основній групі дослідження нами не було виявлено побічних ефектів застосування імуномодулювальної терапії. Усі пацієнтки відзначали добру переносимість вітчизняних препаратів Повидин та Далмаксін.
Клинический опыт ведения пациенток с цервикальными интраэпителиальными новообразованиями в раннем послеоперационный период
А.В. Лукьянчук, А.И. Рыбин
В статье освещены данные по разработанной авторами тактике ведения онкогинекологических пациенток после органосберегающих оперативных вмешательств, которая может быть рекомендована для использования в клинической практике.
Ключевые слова: новообразования, рак шейки матки, гинекологические операции, Повидон, Дамаксин.
ВИСНОВКИ
- За нашими даними, різні серотипи вірусу папіломи людини виявляються у 94,0% хворих з початковими формами раку шийки матки (РШМ). Інфекційні захворювання, що передаються статевим шляхом, реєструються у 96,0% пацієнток з початковими формами РШМ.
- Розроблене комбіноване лікування пацієнток репродуктивного віку з початковими формами РШМ із застосуванням препаратів Повидин і Далмаксін засвідчило високу клінічну ефективність (на 24,0%) у порівнянні з традиційними методами лікування даної патології.
- Препарати вітчизняного виробництва Повидин і Далмаксін («Лекхім», Україна), за нашими даними, добре переносяться пацієнтками і не зумовлюють побічних ефектів.
- Розроблена нами тактика ведення онкогінекологічних пацієнток після органозберігальних оперативних втручань може бути рекомендована для використання в клінічній практиці.
The clinical experience in patients with cervical intraepithelial neoplasm in the early postoperative period
A.V. Lukyanchuk, A.I. Rybin
The article highlights the data developed by the authors tactics of gynecological cancer patients after organ;surgical procedures that can be recommended for use in clinical practice.
Key words: tumors, cervical cancer, gynecological surgery, Povidone, Damaksin.
Сведения об авторах
Лукьянчук А.В. – Одесский национальный медицинский университет, 65026, г. Одесса, пер. Валиховский, 2; тел.: (048) 723-33-24
Рыбин А.И. – Одесский областной онкологический диспансер, 65056 г. Одесса, ул. Неждановой, 32; тел.: (048) 720-28-05
СПИСОК ЛІТЕРАТУРИ
- Аксель М.А., Баринов В.В., Бокіна Л.І. Лекції з онкогінекології. – М.: МЕДпресс_інформ, 2009. – 425 с.
- Баринов В.В., Здановський В.М., Ігнатченко О.Ю. Гінекологія. Клінічні лекції. – М.: ГЕЛТАР_Медіа, 2010. –
352 с.
- Бохман Я.В. Керівництво по онкогінекології. – СПб.: «ТОВ Видавництво Фоліант», 2002. – 542 с.
- Бохман Я.В. Лекції з онкогінекології. – М.: МІА, 2007. – 304 с.
- Важенін А.В., Жаров А.В., Шімоткіна І.Г. Актуальні питання клінічної онкогінекології. – М.:
СТРОМ, 2010. – 128 с.
- Запорожан В.М. Оперативна гінекологія. – Одеса: ОДМУ, 2006. – 448 с.
- Запорожан В.М., Цегельський М.Р. Гінекологічна патологія: Атлас: Навч. посібник. – Одеса: ОДМУ, 2002. – 308 с.
- Клінічна онкогінекологія / під ред. В.П. Козаченко. – М.: Медицина, 2005. – 376 с.
- Косенко І.А. Практична онкогінекологія. Навчальний посібник. – М.: «Нове знання», 2003. – 157 с.
- Краснопольський В.І. Оперативна гінекологія. – М.: МЕДпресс_інформ, 2010. – 320 с.
- Лекції з онкогінекології / під редакцією М.І. Давидова, В.В. Кузнєцова, В.М. Нечушкіной. – М.: МЕДпресс_інформ, 2009. – 432 с.
- Онкогінекологія: навч. Посібник В.Г., Дубініна А.І. Рибін, Н.В. Тюєва, О.В. Лукянчук; за ред. В.Г. Дубініної. – Одеса, ОНМедУ, 2013. – 200 с.
- Сольський Л.П., Мартиненко Л.В. Профілактика післяопераційних інфекційніх ускладнень у гінекологічній практиці, 2007.
- Урманчеєва А.Ф., Тюляндін С.А., Моісеєнко В.М. Практична онкогінекологія: вибрані лекції. – СПб.: «Том», 2008. – 400 с.
- Хлєбніков Е.П. Антибіотикопрофілактика післяопераційних ускладнень в плановій абдомінальній
хірургії. Автореф. дис. … канд. мед. наук. – М., 2007.
Журнал «ЗДОРОВЬЕ ЖЕНЩИНЫ» №3 (109)/2016, УДК 618.146:616.97_055.2
Автор
Share the post "Клінічний досвід ведення пацієнток із цервікальними інтраепітеліальними новоутвореннями в ранній післяопераційний період"

